

长久以来,“人至中年,骨骼自脆”的观念似乎根深蒂固,仿佛骨质疏松是每个人步入老年必须承担的“岁月税”。然而,最新的科学研究正在颠覆这一传统认知:骨质疏松并非不可抗拒的衰老宿命,而是长期生活方式的累积结果,超过84.7%的病例可通过早期干预来避免。

世界卫生组织已将骨质疏松列为仅次于心脑血管疾病的第二大老年健康“隐形杀手”。《中国骨质疏松防治白皮书》(2025)显示,65岁以上人群骨质疏松发生率高达69.3%,相关骨折的致残率触目惊心。
一、骨质疏松到底是什么?
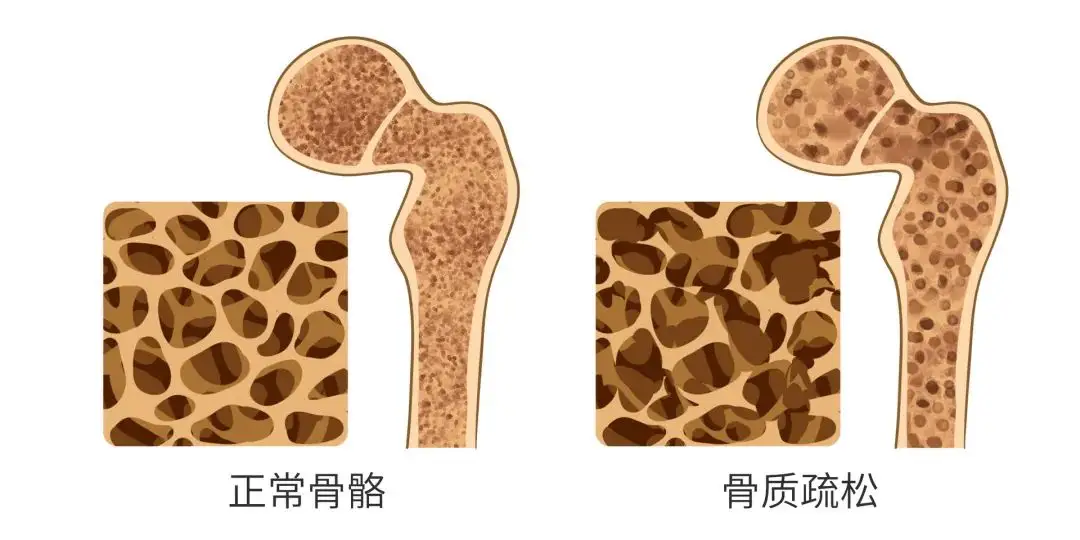
骨质疏松是一种以骨量低下、骨微结构破坏、骨脆性增加、易发生骨折为特征的全身性骨病。它与内分泌密切相关——雌激素、甲状旁腺激素等分泌异常,都会影响钙的吸收与骨骼代谢。
形象地说,骨骼就像一栋房子,钙是搭建房屋的“砖块”,而维生素D则扮演“水泥”角色,负责将“砖块”牢固粘合。骨骼不是只进不出,而是处于一种成骨细胞造骨、破骨细胞溶骨相互协调的动态平衡状态,这一平衡需要性激素、降钙素等激素的共同调控。
当这种平衡被打破,破骨细胞活跃超过成骨细胞,骨骼就会像海绵一样慢慢变空、变脆。早期骨质疏松几乎没有症状,等到出现腰酸背痛、身高变矮、容易骨折时,往往已经比较严重。
二、影响骨健康的七大关键因素
1. 激素水平波动:女性绝经后雌激素急剧下降,导致骨吸收加快,年骨量流失可达3-5%;男性雄激素的缓慢下降同样不容忽视。
2. 维生素D严重不足:维生素D是钙质吸收的关键。我国中老年人维生素D不足率高达87.3%。缺乏维生素D,补再多钙也难以被骨骼有效利用。
3. 肠道菌群失调:新兴的“肠-骨轴”理论证明,肠道益生菌能显著促进钙吸收。
4. 慢性炎症状态:体内持续的低度炎症是骨质流失的“加速器”。
5. 特定药物影响:长期使用糖皮质激素、部分抗酸药、抗癫痫药等,会严重干扰骨代谢。
6. 运动模式不当:骨骼“用进废退”。负重运动对增加骨密度效果显著,但过度运动反而损害骨骼。
7. 睡眠质量低下:长期睡眠不佳者骨密度明显偏低。

三、防治误区——补钙就行了吗?
许多人将骨质疏松简单地归咎于“缺钙”,误以为“补钙”是解决之道。但事实上,单纯补钙无法有效预防骨质疏松。
骨骼健康是一个复杂的动态平衡系统,依赖于“破骨细胞”与“成骨细胞”之间的微妙平衡。单一补钙,若忽视维生素D、激素调控、运动刺激等关键因素,往往难以奏效。
在骨质疏松的治疗中,医生也不会仅建议患者单纯补钙。治疗的基础方案是将补钙与补充维生素D相结合。对于病情较严重的患者,医生通常会开具抗骨质疏松药物,比如抑制破骨细胞活性的双膦酸盐类药物、可调节激素水平的选择性雌激素受体调节剂等。
四、主动出击,打造骨骼健康防线
1. 均衡营养:确保足量钙(每天800-1000mg,如牛奶、豆制品)与维生素D摄入的同时,高度重视维生素K2的作用,它能够精准引导钙至骨骼。增加蔬菜水果摄入,有助于维持体内酸碱平衡,减少骨钙流失。
2. 科学运动:每周进行3次以上负重运动(快走、慢跑、跳绳)和高强度间歇训练,已被证实能有效提升骨密度。跳跃是简单易行的健骨运动,建议每天分组完成数十次。避免久坐,给予骨骼适当的应力刺激。
3. 适当日晒:每天保持10分钟左右日晒,有助于身体合成维生素D。
4. 定期筛查:中老年人,尤其是高危人群(绝经后女性、60岁以上男性、长期服用影响骨代谢药物者、患有影响骨代谢疾病者),应定期进行骨密度检测。
5. 就诊科室:骨质疏松诊疗应首选骨科或内分泌科。骨科主攻骨骼病变;内分泌科更擅长查找骨质疏松的病因,如甲状腺疾病、更年期激素变化等,并根据病因规范治疗方案。
结语:骨质疏松治疗是一场“长期战”,患者需定期复查骨密度,由医生调整治疗方案,切勿盲目跟风吃保健品。让我们的骨骼在未来岁月里,依然能够坚韧地支撑起生命的活力与尊严。
 0
0


