

 **肝素相关的血小板减少症(HIT)的诊断和治疗**
**肝素相关的血小板减少症(HIT)的诊断和治疗**
### **一、诊断标准**
HIT的诊断需结合病史、临床表现及实验室检查,核心依据如下:
1. **肝素使用史与血小板下降**
- 患者在应用肝素后5-10天内出现血小板计数显著下降,通常较基础值降低≥50%,或绝对值<10×10⁹/L。
- 少数患者可能因既往肝素暴露而立即发生血小板减少。
2. **血栓形成**
- 部分患者以血栓栓塞为首发表现,如深静脉血栓、肺栓塞、心肌梗死或脑静脉窦血栓等。
- 血栓形成风险与血小板减少程度无关,即使血小板计数轻度下降也可能伴随严重血栓。
3. **HIT抗体阳性**
- 检测到肝素依赖性抗血小板因子4(PF4)抗体(如ELISA或功能检测),通常在血小板下降后数天出现。
- 抗体阳性是诊断的重要依据,但需结合临床综合判断。
4. **停药后血小板恢复**
- 停用肝素后5-7日内,血小板计数逐渐回升至正常范围,且无显著出血倾向。
**诊断逻辑**:
- 符合上述1+2+3条,或1+2+4条,即可确诊HIT。
- 需排除其他导致血小板减少的原因(如感染、药物、自身免疫病等)。
### **二、治疗方案**
HIT的治疗需立即停用肝素,并启动替代抗凝及免疫调节治疗,具体措施如下:
1. **停用肝素类药物**
- 立即停止所有肝素制剂(包括普通肝素和低分子肝素),避免病情加重。
- 避免未来再次使用肝素类药物,包括肝素封管液或涂层器械。
2. **替代抗凝治疗**
- **直接凝血酶抑制剂**:如阿加曲班、比伐卢定,通过抑制凝血酶活性发挥抗凝作用,不依赖抗凝血酶Ⅲ,且不与HIT抗体交叉反应。
- **间接Xa因子抑制剂**:如磺达肝癸钠、达那肝素,通过抑制Xa因子活性减少血栓形成。
- **口服抗凝药**:如利伐沙班,用于长期抗凝治疗,需在初始替代治疗稳定后过渡使用。
- **选择依据**:根据患者肾功能、出血风险及血栓部位调整药物剂量,治疗期间需密切监测凝血功能(如APTT、抗Xa因子活性)。
3. **免疫调节治疗**
- **糖皮质激素**:如泼尼松、甲泼尼龙,用于抑制抗体生成和免疫反应,适用于病情严重或合并全身炎症反应的患者。需权衡感染、血糖升高等副作用。
- **静脉注射免疫球蛋白(IVIG)**:通过阻断抗体与血小板结合、抑制抗体产生,快速提升血小板计数。常用剂量为1g/kg/d,连续2-5天,适用于血小板持续低下或合并血栓的患者。
- **血浆置换**:清除血液中HIT抗体和炎症因子,适用于抗体滴度高、病情危重或对其他治疗反应不佳的患者。需连续进行3-5次,并配合免疫抑制剂防止抗体反弹。
4. **血小板输注**
- 仅用于血小板计数极低(如<10×10⁹/L)且存在活动性出血或需进行有创操作的患者。
- 需谨慎评估血栓风险,输注后密切监测血小板计数及血栓事件。
5. **支持治疗**
- **卧床休息**:避免剧烈运动和外伤,减少出血风险。
- **饮食调整**:选择易消化、富含优质蛋白和铁质的食物(如鱼肉、瘦肉、蛋类),促进血小板生成。
- **定期复查**:监测血小板计数和凝血功能,评估治疗效果。
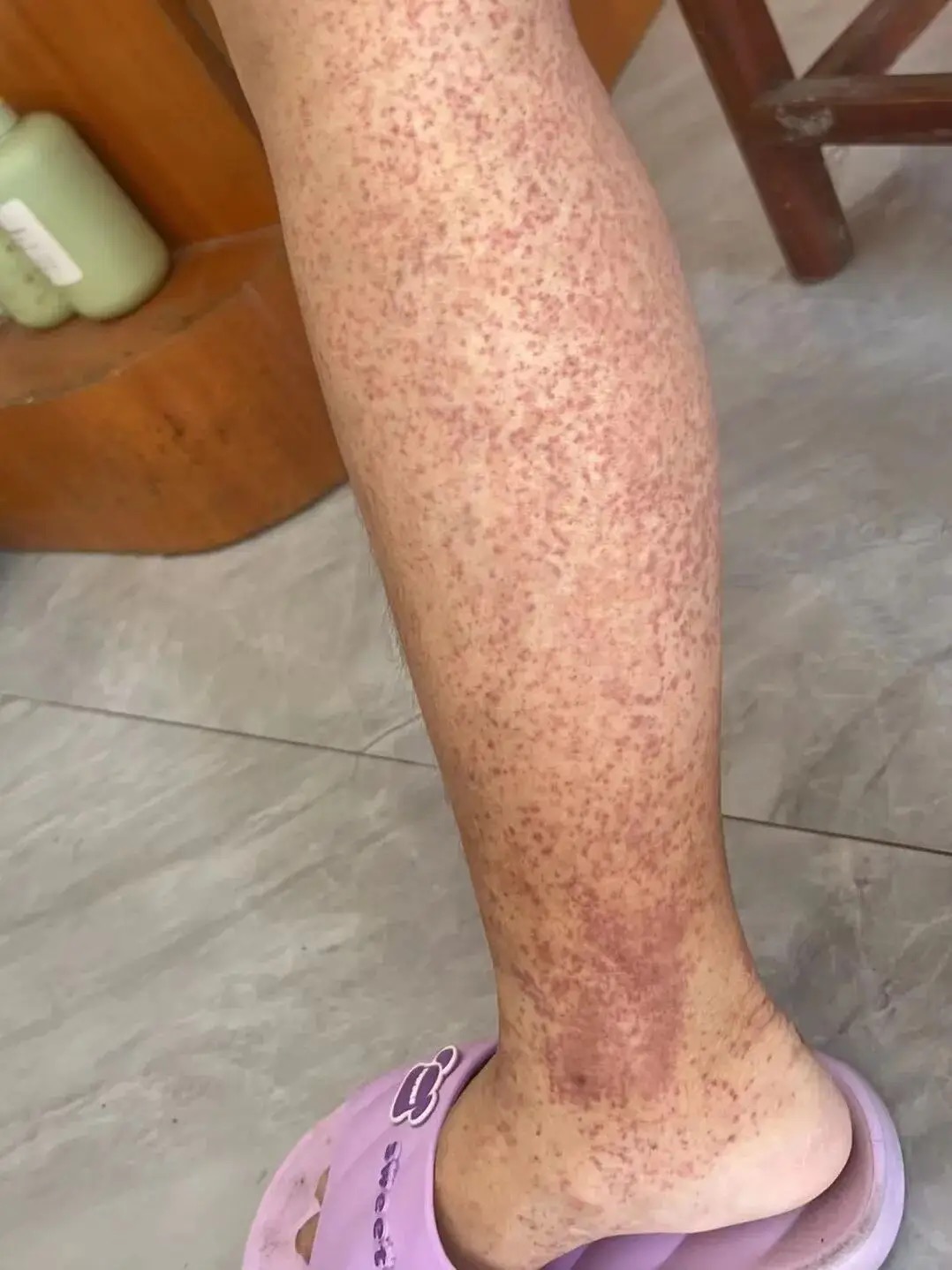
- **观察症状**:注意皮肤瘀斑、牙龈出血、黑便、血尿等出血迹象,及时就医。
### **三、预防与长期管理**
1. **避免肝素暴露**:患者需终身避免使用肝素类药物,并在就医时主动告知病史。
2. **替代抗凝药物选择**:未来需抗凝治疗时,优先选择非肝素类药物(如华法林、直接口服抗凝药)。
3. **患者教育**:加强疾病认知,提高自我监测意识,定期复查血常规。
 0
0


