

免疫性血小板减少症(ITP),旧称特发性血小板减少性紫癜,是一种获得性自身免疫性出血性疾病。核心特征是患者体内免疫系统功能紊乱,错误攻击并破坏自身血小板,同时抑制巨核细胞产生新的血小板,导致外周血血小板持续减少,表现为皮肤瘀斑、黏膜出血,严重时可出现内脏及颅内出血。其发病并非单一因素导致,而是体液免疫、细胞免疫、免疫耐受失衡等多环节共同作用的复杂过程。
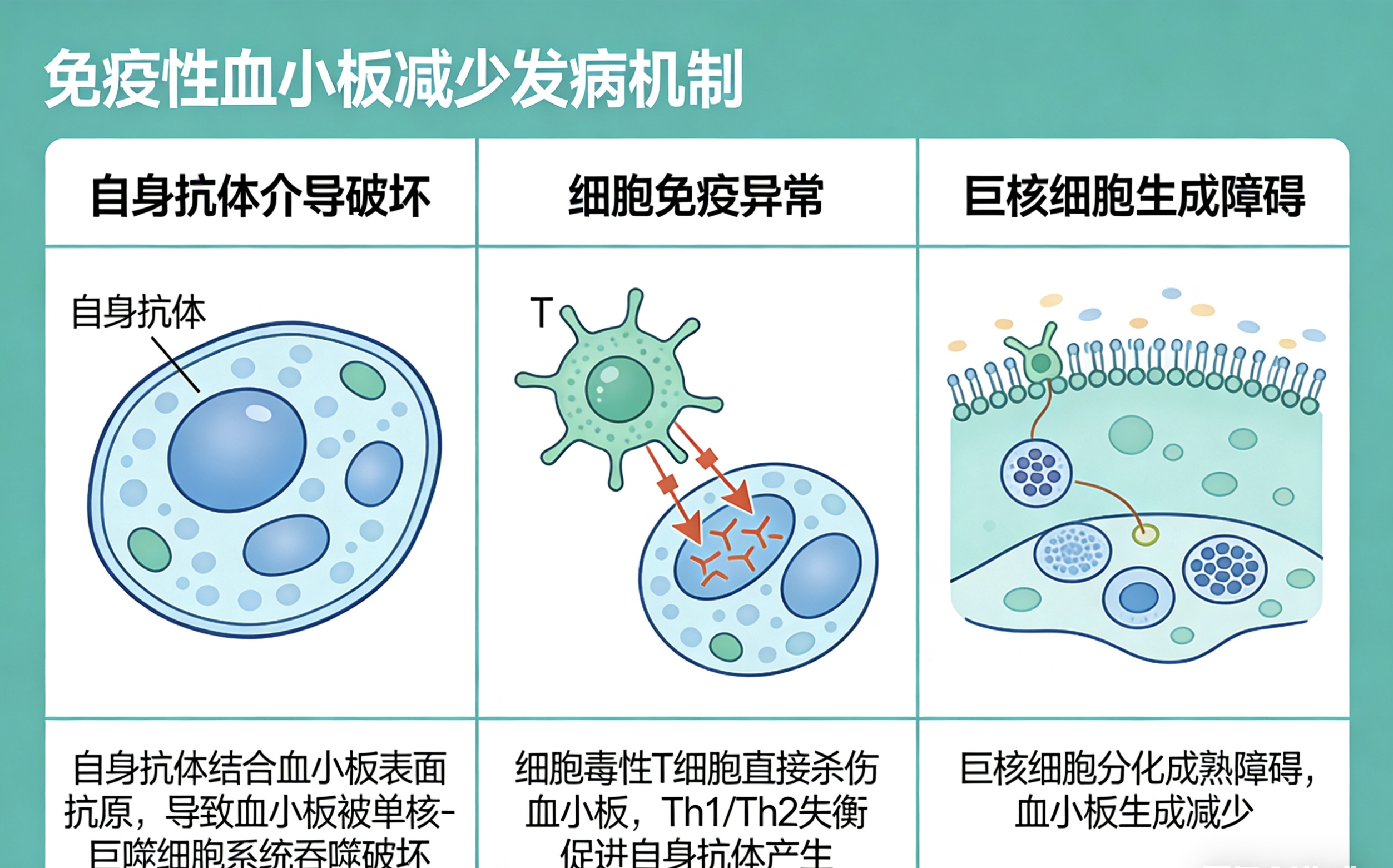
自身抗体介导的血小板破坏是经典核心机制。正常情况下,免疫系统可精准区分“自身”与“外来”抗原,不会攻击自身组织。而ITP患者体内免疫耐受被打破,B淋巴细胞异常活化,产生大量抗血小板自身抗体,多以IgG型为主。这些抗体可与血小板膜表面糖蛋白结合,最常见靶点为GPⅡb/Ⅲa和GPⅠb/Ⅸ。被抗体包被的血小板,会被脾脏、肝脏等器官内的巨噬细胞识别并吞噬清除,导致血小板寿命从正常的7~14天急剧缩短至数小时,远远超出骨髓代偿能力,这是血小板减少最主要的原因。
细胞免疫异常在发病中起到关键推动作用。T淋巴细胞亚群失衡是重要环节,患者体内辅助性T细胞1、17异常增多,分泌大量促炎因子,进一步激活B细胞产生自身抗体;而调节性T细胞数量减少、功能缺陷,无法有效抑制异常免疫反应,导致免疫失控。同时,细胞毒性T细胞可直接杀伤血小板,还能浸润骨髓,对巨核细胞产生毒性作用,双重加重血小板短缺。此外,NK细胞功能下降,对自身反应性淋巴细胞的监控作用减弱,也为异常免疫提供了可乘之机。
骨髓巨核细胞生成与成熟障碍是重要致病环节。过去认为ITP仅为血小板破坏过多,现代研究证实,血小板生成不足同样关键。自身抗体不仅攻击循环血小板,还会结合巨核细胞相应抗原,干扰其从造血干细胞分化、增殖及成熟的全过程,导致巨核细胞成熟受阻、产板能力下降。同时,免疫紊乱造成的血小板生成素(TPO)信号通路异常,进一步抑制血小板生成,使骨髓无法通过代偿弥补外周破坏,形成“破坏增多、生成不足”的恶性循环。
其他机制共同参与疾病发生发展。近年来研究发现,补体系统激活可直接介导血小板溶解破裂,加速血小板清除。肠道菌群紊乱、遗传易感性、病毒感染(如EB病毒、幽门螺杆菌)等,可作为诱因触发免疫紊乱。幽门螺杆菌的分子模拟现象,会使机体产生的抗菌抗体交叉识别血小板抗原,诱发自身免疫反应。此外,免疫检查点异常、中性粒细胞胞外诱捕网释放等,也参与了血小板破坏与炎症放大。
综上,免疫性血小板减少本质是免疫系统自我识别错误引发的“内战”,以抗体介导破坏为主,细胞免疫紊乱、巨核细胞生成障碍为辅,多机制协同导致血小板减少。深入理解其发病机制,为靶向治疗提供了理论基础,也让从根源调节免疫、实现长期缓解成为可能。
 0
0


