

胸腔是肺的“家”,正常情况下,胸膜腔内有少量润滑液(约5-15ml),像一层薄薄的“润滑油”,帮助肺在呼吸时顺畅滑动。当这个“游泳池”积水过多,肺就被泡在水里,无法充分扩张,人就会感到胸闷、气短。这就是胸腔积液,俗称“胸水”。
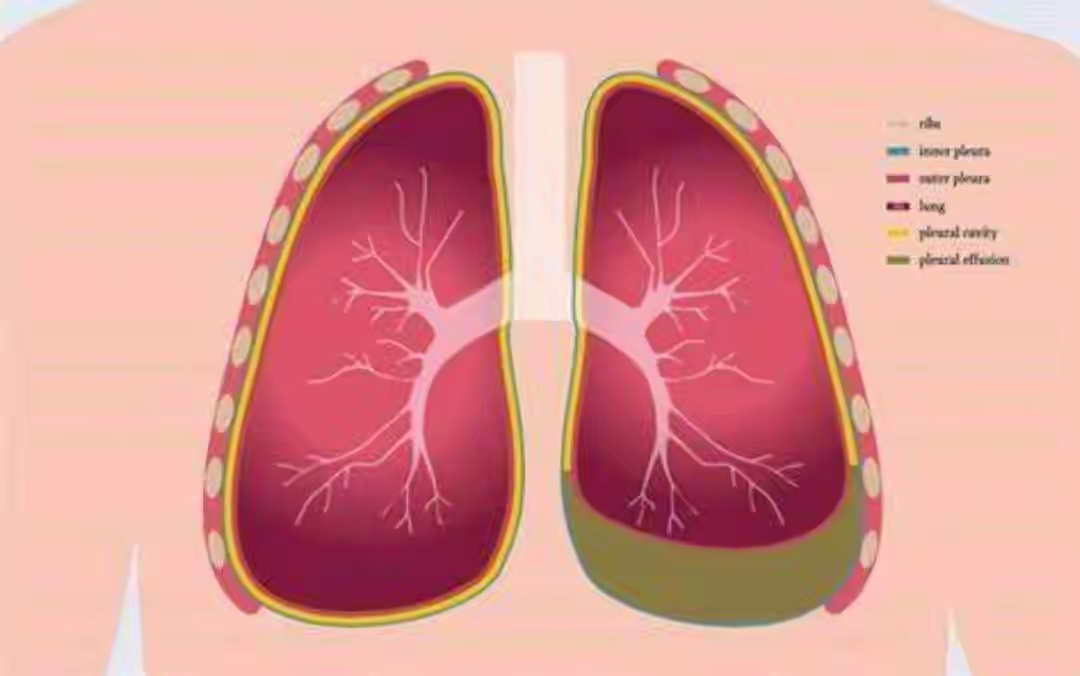
胸腔积液不是一种病,而是多种疾病的“信号灯”。它像一面镜子,反映出胸腔内外的“异常”——可能是感染、肿瘤、心衰、肝病,也可能是自身免疫病。读懂这盏灯,就能找到背后的元凶。
一、胸水是怎么来的?
胸膜腔是一个潜在的密闭腔隙,正常情况下,液体的生成和吸收处于动态平衡。当这种平衡被打破,液体生成过多或吸收减少,胸水就形成了。形象地说,胸水生成像“水龙头”一直在放水,吸收像“排水管”往外排。当水龙头开太大,或排水管堵了,水池就会积水。
导致胸水的常见原因包括:感染如肺炎、肺结核;肿瘤如肺癌、乳腺癌、淋巴瘤转移至胸膜;心功能不全导致静脉压力增高,液体渗出;低蛋白血症如肝硬化、肾病综合征;自身免疫病如类风湿关节炎、狼疮;肺栓塞、外伤、胰腺炎等。
二、身体发出的“警报”
少量胸水可能毫无症状,常在体检时偶然发现。当胸水量增多,就会出现:
胸闷、气短是最早的表现,活动后加重,平躺时更明显。因为平躺时,胸水“淹没”更多肺组织。胸痛多为钝痛或牵拉痛,深呼吸、咳嗽时加重,提示炎症累及胸膜。干咳因胸水刺激胸膜或压迫气道。发热提示感染性胸水。原发病症状如心衰患者可能有下肢水肿、夜间不能平卧;肝硬化患者可能有腹水、黄疸。

三、如何诊断?
医生通过“问、看、抽、查”四步,揭开胸水的“面纱”。
问病史和查体:听诊时患侧呼吸音减弱,叩诊呈浊音或实音。
胸部影像:X线胸片可发现中量以上胸水,表现为肋膈角变钝、外高内低的弧形影。超声可定位少量胸水,引导穿刺。
诊断性胸穿是核心手段。通过穿刺抽取胸水,分析其外观、生化、细胞、细菌等,判断是“漏出液”还是“渗出液”——漏出液多由心衰、肝硬化等全身因素引起,渗出液多由感染、肿瘤等局部病变引起。必要时可行胸膜活检、胸腔镜等进一步明确病因。
四、治疗——既要“治水”,更要“治源”
治疗胸水不能只“治水”,更要“治源”。针对病因治疗是根本:心衰患者利尿、强心;肺炎患者抗感染;结核患者抗结核;肿瘤患者化疗、靶向治疗。
缓解症状:大量胸水导致严重呼吸困难时,需胸腔穿刺引流,抽出胸水,缓解压迫。对于反复发作的恶性胸水或顽固性胸水,可置入胸腔引流管长期引流,或进行胸膜固定术——向胸腔内注入药物,让脏层和壁层胸膜粘连,消除胸膜腔,让“游泳池”消失。
五、日常管理与随访
胸水患者出院后需定期随访,监测胸水是否复发、原发病是否控制。记录体重、尿量、呼吸困难程度,帮助判断病情。遵医嘱服药,特别是利尿剂、抗结核药等不可自行停药。出现呼吸困难加重、发热、胸痛等,及时就医。
胸腔积液是肺发出的“求救信号”,它告诉我们身体某个地方出了问题。别只盯着那汪“水”,更要找到“水”从哪里来。当出现胸闷气短时,及时就医,让医生帮你解开胸水的“谜团”。毕竟,肺的“游泳池”不该有水,我们的呼吸需要一片干爽的天地。
 0
0


