

标题:利伐沙班在儿童创伤后脑静脉窦血栓治疗中的应用:一篇个案报告的深度解读与评述
1. 研究主题的领域相关进展
脑静脉窦血栓(Cerebral Venous Sinus Thrombosis, CVST)是一种相对少见但可能导致严重后果的脑血管疾病,其在儿童中的发病率远低于成人,约占所有儿童卒中的0.5%-1.0%。与成人CVST常与激素使用、恶性肿瘤、自身免疫性疾病等因素相关不同,儿童CVST的主要风险因素呈现出年龄特异性,包括新生儿期的特定状况、全身性感染(尤其是头颈部感染,如中耳炎、鼻窦炎)、脱水、血液系统疾病、先天性心脏病以及遗传性易栓症等。
近年来,创伤被认为是儿童CVST的一个重要但易被忽视的诱因。即使是轻微的、无颅骨骨折的闭合性颅脑损伤,也可能通过损伤血管内皮、改变局部血流动力学以及诱发炎症反应等机制,触发血栓形成。儿童的静脉系统管壁较薄,血流速度基线较低,且纤维蛋白溶解和内皮修复机制尚不成熟,这使得他们在受到轻微机械力冲击后,更容易发生血栓事件。这一病理生理过程可能遵循一种“二次打击”模型:即轻微创伤造成的血管内皮机械性损伤,作用于儿童年龄依赖性的血管脆弱性这一背景之上,共同导致了血栓的形成。
在诊断方面,儿童CVST的挑战巨大。其临床表现常不典型,如头痛、呕吐、嗜睡等,极易与脑震荡、偏头痛或颅内感染等更常见的儿科疾病混淆,导致诊断延迟。D-二聚体检测在成人中是重要的筛查工具,但在儿童中的可靠性数据尚不充分,正常值并不能完全排除CVST的可能。因此,对于临床表现与损伤程度不符或症状持续存在的患儿,高度的临床警惕性和及时的神经影像学检查至关重要。磁共振成像(MRI)结合磁共振静脉血管成像(MRV)是诊断的金标准,能够清晰显示血栓的位置、范围以及对脑实质的影响。
在治疗层面,抗凝治疗是CVST管理的核心,旨在防止血栓扩大、促进静脉窦再通、预防肺栓塞等并发症。传统上,急性期首选低分子肝素(LMWH),之后过渡到口服维生素K拮抗剂(如华法林)进行长期治疗。然而,华法林存在治疗窗窄、起效慢、需要频繁监测凝血指标以及易受食物和药物影响等缺点。近年来,新型口服抗凝药(NOACs),如直接Xa因子抑制剂利伐沙班,因其口服方便、药代动力学可预测、无需常规监测、出血风险相对较低等优势,在成人CVST治疗中得到广泛应用。然而,由于缺乏大规模的临床试验证据,NOACs在儿童CVST患者中的应用仍处于探索阶段,其安全性和有效性亟待更多临床证据的支持。美国血液学会(ASH)等权威机构的指南已开始有条件地推荐NOACs可用于部分儿童患者,但强调需要谨慎选择并进行密切监测。
2. 研究背景和目的
本研究(个案报告)的背景聚焦于一个临床实践中的关键难题:儿童轻微闭合性颅脑外伤后并发CVST的诊断与治疗。如前所述,这种情况极为罕见,且其早期症状的非特异性极易导致误诊和漏诊。该文献报道了一名7岁女童,在家中滑倒后出现持续性头晕、呕吐,首诊于社区医院时,头颅CT被报告为正常,初步诊断为“脑震荡”。然而,在保守治疗60小时后症状无缓解,促使临床医生进行更深入的探究。
现有的知识缺口主要体现在两个方面:第一,对于症状持续不缓解的轻微脑外伤患儿,临床医生对CVST的警惕性有待提高,尤其是在初始CT影像可能仅有非常细微的征象(如“高密度征”)而被忽略的情况下,诊断流程和影像解读标准尚不明确。第二,尽管NOACs在成人血栓性疾病中已成为一线选择,但在儿童CVST,特别是创伤后CVST这一特殊亚群中,其应用经验非常有限。关于利伐沙班等药物在这一特定人群中的有效性、安全性、最佳剂量和疗程,都缺乏充分的循证医学证据。
因此,本研究的目的在于:
1. 通过一个典型的病例,强调在面对持续性神经系统症状的轻微脑外伤患儿时,保持对CVST高度怀疑的重要性,并警示早期CT影像的局限性和潜在的误读风险。
2. 展示从传统抗凝药物(依诺肝素)桥接过渡到新型口服抗凝药(利伐沙班)的成功治疗策略,为利伐沙班在儿童CVST患者中的应用提供初步的、积极的临床证据,证明其作为一种有效且安全的治疗选择的潜力。
3. 研究方法简介
本研究为一项回顾性个案报告,详细描述了一名特定患者的诊疗全过程。
· 研究设计与参与者:研究对象为一名因外伤后持续性头晕、呕吐而入院的7岁女性患儿。该患儿无特殊既往病史及家族史。
· 诊断与干预措施:
1. 初步诊断:患儿在伤后15小时因症状就诊于社区医院,行头颅CT检查,被报告为“未见异常”,诊断为“脑震荡”,并接受了补液和休息等对症支持治疗。
2. 明确诊断:因症状持续60小时无好转,转入作者所在医院。体格检查和包括D-二聚体在内的实验室检查均在正常范围内。鉴于症状的持续性,进行了头颅MRI联合MRV检查,最终确诊为右侧横窦、乙状窦及颈内静脉颅内段血栓形成。
3. 治疗干预:确诊后,立即启动抗凝治疗。急性期给予皮下注射依诺肝素钠(25mg/2500 IU,每12小时一次)治疗。住院一周后,患儿临床症状稳定,复查MRV显示血栓负荷显著减少,随后出院并改为口服利伐沙班(5mg,每日两次)继续治疗,计划疗程为3个月。
· 主要测量指标与随访:
4. 临床症状:密切观察患儿头晕、呕吐等神经系统症状的动态变化。
5. 影像学变化:通过系列MRI/MRV检查评估血栓的演变,包括治疗前、住院第7天以及治疗3个月后,观察静脉窦的再通情况。
6. 安全性监测:在口服利伐沙班期间,每月复查全血细胞计数、凝血功能、肝肾功能,以监测潜在的出血风险及其他药物不良反应。
7. 远期预后:评估治疗结束后是否留有神经系统后遗症。
表1:患者诊疗时间轴与关键干预措施
时间点 | 临床事件与检查 | 治疗措施 |
发病前3天 | 在家中滑倒,导致头部撞击 | - |
伤后15小时 | 出现反复呕吐和持续性头晕,就诊于社区医院 | 行头颅CT检查,报告未见异常 |
伤后15-60小时 | 持续接受对症支持治疗(补液、休息) | 症状无明显缓解 |
伤后60小时 | 转入作者所在医院 | 行头颅MRI+MRV检查,确诊CVST |
确诊后 - 第7天 | 启动抗凝治疗,症状逐渐缓解 | 皮下注射依诺肝素钠(25mg, q12h) |
住院第7天 | 复查MRV,显示血栓部分溶解 | - |
出院后 - 3个月 | 门诊随访,每月监测血常规、凝血及肝肾功能 | 口服利伐沙班(5mg, bid) |
治疗3个月后 | 复查头颅MRI+MRV,评估最终疗效 | 停止抗凝治疗 |
4. 研究结果和解读
本案例的诊疗结果清晰地展示了从诊断延误到成功治疗的全过程,其核心结果可分为基线评估、治疗反应和最终结局三个部分。
基线数据与初步诊断
患儿入院时,生命体征平稳,格拉斯哥昏迷评分为满分15分,神经系统检查未见阳性体征。所有常规实验室检查,包括血常规、C反应蛋白、降钙素原以及凝血功能(包括D-二聚体),均在正常范围内。这一发现极具临床指导意义:在儿童CVST中,D-二聚体水平正常并不能作为排除诊断的依据,尤其是在血栓形成稳定后的延迟检测(本例为伤后60小时)。
表2:入院时主要临床及实验室检查结果
项目 | 结果 | 参考范围 |
生命体征 | ||
体温 | 正常 | - |
血压 | 正常 | - |
神经系统评估 | ||
格拉斯哥昏迷评分 | 15分 | 15分 |
瞳孔 | 等大等圆,对光反射灵敏 | - |
视盘 | 无水肿 | - |
实验室检查 | ||
全血细胞计数 | 正常 | - |
C反应蛋白 | 正常 | - |
降钙素原 | 正常 | - |
凝血功能 | 正常 | - |
D-二聚体 | 正常 | - |
影像学结果与解读
影像学是本案例诊断和疗效评价的关键。
· 初次CT(回顾性分析):事后回顾伤后60小时的CT图像发现,右侧横窦和乙状窦区域存在高密度影(“高密度征”),这是静脉窦内急性血栓的早期征象。然而,这一细微的线索在初次阅片时被忽略,直接导致了诊断的延误。
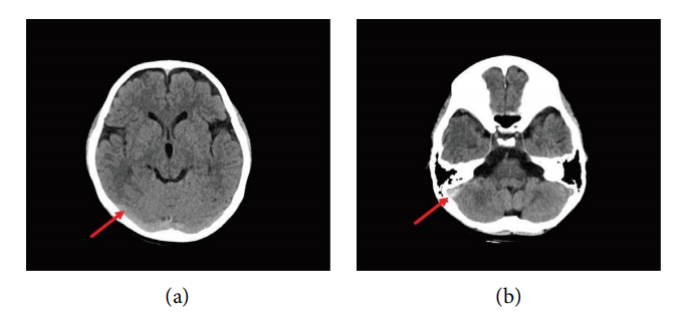
· 诊断性MRI/MRV:入院后进行的MRI/MRV检查明确显示了右侧横窦、乙状窦及颈内静脉颅内段的血栓形成,表现为T1WI呈混杂信号,T2WI及FLAIR序列呈高信号,MRV上相应区域出现血流信号中断(充盈缺损)。
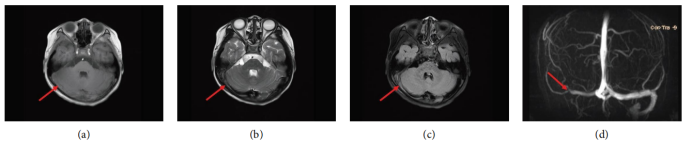
· 疗效评估:治疗过程中的动态影像学变化证实了抗凝治疗的有效性。
表3:治疗前后影像学疗效评估
时间点 | 影像学检查 | 主要发现 | 结论 |
治疗前 | MRI/MRV | 右侧横窦、乙状窦及颈内静脉颅内段血栓形成,血流信号中断。 | 明确诊断 |
治疗后7天 | MRV | 右侧横窦、乙状窦血栓负荷显著减少,可见部分血流信号恢复。 | 治疗有效 |
治疗后3个月 | MRI/MRV | 右侧横窦、乙状窦及颈内静脉颅内段血栓完全消失,静脉窦完全再通,血流信号恢复正常。 | 血栓完全溶解 |
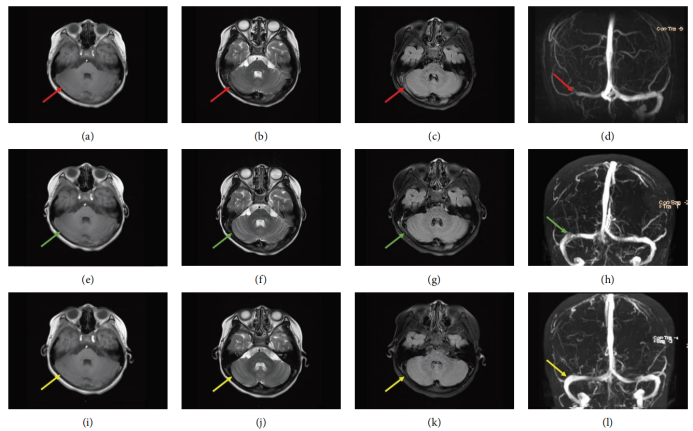
治疗结局
经过为期一周的依诺肝素及后续近三个月的利伐沙班治疗,患儿取得了极佳的临床预后。头晕、呕吐症状在治疗早期即完全消失。3个月的治疗过程中,未发生任何出血事件或其他药物相关不良反应。治疗结束时,影像学证实血栓完全溶解,且未留下任何神经系统后遗症,实现了完全康复。
5. 讨论与展望
这篇个案报告虽然样本量仅为一例,但其在临床诊断思维和治疗策略探索方面提供了深刻的启示,既有值得肯定的亮点,也存在固有的局限性,并为未来的研究指明了方向。
研究的亮点
1. 对临床诊断困境的警示:本案例最突出的贡献在于生动地揭示了儿童创伤后CVST诊断的“陷阱”。它强调了在面对与轻微外伤史不相称的持续性神经症状(如头痛、呕吐超过48小时)时,不能轻易满足于“脑震荡”的诊断。特别是,它通过回顾性分析指出了早期CT上可能被忽略的“高密度征”,为临床医生和影像科医生提供了宝贵的经验教训,即必须提高对这些细微征象的识别能力。
2. 为NOACs在儿科的应用提供了宝贵证据:本案例是为数不多的报道利伐沙班成功用于治疗儿童CVST的文献之一,尤其是在创伤后这一特定背景下。在缺乏大规模随机对照试验(RCT)的情况下,精心记录和报告的个案是积累临床证据的重要来源。该病例的成功结局——血栓完全再通且无出血并发症——为利伐沙班在特定儿童患者中的有效性和安全性提供了积极信号,支持了在密切监测下,将其作为传统抗凝方案替代选择的可行性。
3. 对病理生理机制的深入思考:文章在讨论部分提出的儿童创伤后CVST的“二次打击”模型,具有一定的理论启发性。作者将外源性的机械性损伤与内源性的儿童血管系统发育不成熟的特点相结合,为解释为何轻微创伤足以在儿童中诱发严重血栓事件提供了合理的病理生理学框架,这有助于加深对该疾病的理解。
研究的不足与批判性评述
1. 个案报告的固有局限性:作为个案报告,其结论的外部有效性(generalizability)极低。我们无法从单一个例的成功推断利伐沙班对所有儿童CVST患者都同样安全有效。治疗的成功可能受到患者个体因素(如未被发现的遗传背景、血栓负荷等)的显著影响。
2. 缺乏遗传学探究:作者在文中坦承未能对患儿进行遗传学检测,这是一个明显的不足。考虑到CVST是一种多因素疾病,探究是否存在如凝血因子V莱顿突变、蛋白C/S缺乏或MTHFR基因多态性等遗传性易栓症背景,对于全面理解发病机制、评估远期复发风险以及指导治疗都至关重要。这使得对该病例病因的分析不够完整。
3. D-二聚体检测时机的影响:文中提到患儿在伤后60小时D-二聚体正常。虽然结论是D-二聚体阴性不能排除CVST,但讨论未深入分析检测时机对结果的影响。D-二聚体是纤维蛋白降解产物,其水平在血栓急性形成期升高,之后可能随血栓稳定而下降。因此,在症状出现早期进行检测可能更有意义。本案例的检测时机较晚,可能也是导致结果正常的原因之一。
对未来的展望
基于本篇文献的启示与不足,未来的研究可在以下方面深入开展:
1. 建立多中心前瞻性登记研究:亟需开展更大规模、多中心的前瞻性研究,系统收集使用NOACs(包括利伐沙班)治疗儿童CVST的临床数据,以更可靠地评估其有效性、安全性,并探索适合不同年龄段儿童的标准化给药方案和疗程。
2. 优化诊断流程和影像学标准:未来的研究应致力于建立更敏感、特异的儿童创伤后CVST早期诊断流程。这可能包括:定义需要进行高级别影像学检查(MRI/MRV)的高危临床指征(如症状持续时间、特定症状组合等),以及利用人工智能辅助阅片技术提高对CT早期细微征象的识别率。
3. 深入探索病理生理机制:应结合基因组学和蛋白质组学技术,在未来的病例系列研究中常规纳入遗传性易栓症的筛查,以揭示遗传背景与环境因素(如创伤)在儿童CVST发病中的相互作用,从而实现更精准的风险分层和个体化预防。
总之,这篇个案报告以其详实的记录和深刻的讨论,为儿童神经科和急诊科医生提供了宝贵的临床警示,并为新型口服抗凝药在这一特殊领域的应用投下了一块重要的“探路石”。尽管其证据等级有限,但它成功地激发了对一个重要临床问题的关注,并为未来的高质量研究铺平了道路。
 0
0


